
口腔外科・インプラント・入れ歯治療

口腔外科・インプラント・入れ歯治療

歯科口腔外科は、お口の中や顎(あご)、お顔まわりに生じるさまざまな症状やトラブルを診断・治療する分野です。
当院では、親知らずの抜歯、歯ぐきや顎の炎症・腫れ、顎関節の不調、口内炎や粘膜の異常、外傷など、日常的に起こりやすい口腔外科領域の症状に幅広く対応しています。
一方で、より高度な検査や全身管理が必要と判断される疾患(腫瘍、顎変形症、先天性疾患など)については、患者さまの安全を第一に考え、大学病院や専門医療機関と連携し、適切な医療をご案内しています。
「親知らずが気になる」「顎が開きにくい」「口の中が痛い・腫れている」「できものが治らない」など、気になる症状がありましたら、まずはお気軽にご相談ください。必要に応じて専門医療機関へのご紹介も含め、最適な治療方法をご提案いたします。
一見よくある症状の中にも、専門的な検査や治療が必要となる場合があります。当院では初期診断を大切にし、より詳しい検査が必要と判断した際には大学病院などの専門医療機関と連携しながら、患者さまにとって最適な医療をご案内いたします。気になる症状がございましたら、まずはお気軽にご相談ください。
口腔外科での身近な外来手術に「親知らずの抜歯」があります。「親知らず」は、奥歯の中で一番最後に生えてくる永久歯で、「第3大臼歯(だいさんだいきゅうし)」とも呼ばれています。一般的に生えてくる時期は10代後半から20代前半ですが、まれに30~40歳頃に生えてくる場合もあります。はじめから「親知らず」がない方や上下左右の4本が揃っていない方など、個人差があります。また、まっすぐに生えてくるとは限らず、斜めに生えたり、埋まったままだったりすることもあります。
「親知らず」は、必ず抜かなければならないというものではなく、痛みがない場合や周りの歯や歯列等に影響がない場合は、無理に抜く必要はありません。抜歯が必要な症状としては、「歯肉(歯茎)の腫れや痛みを繰り返している」「頻繁に食べ物がつまる」「手前の歯や親知らず自体が虫歯になっている」「『親知らず』が他の病気の原因になっている」などが挙げられます。
抜歯は、周囲の神経や太い血管の確認が必須となります。歯科用CTで「親知らず」を立体的に把握し、神経や血管の位置を考慮しながら行います。
「親知らずの抜歯」は、詳しい診察が必要となりますので、お悩みの際は気軽に受診ください。
一般的に抜歯は、虫歯や歯髄炎、歯周病などが進行し、歯の温存が不可能になった場合に行われます。近年の歯科医療では、可能な限り歯を残す取り組みがありますが、残せない歯を長く置いておくことで、周囲の歯や歯周組織に悪影響を及ぼす場合もあります。適切な診断の元、抜歯を必要とするケースも少なくないのが現状です。歯の矯正や他の疾患の治療のために抜歯を行うこともあります。
多くは局所麻酔下で行われますが、入院し全身麻酔下で行うケースもあり、状態によって抜歯方法も様々です。また、血液疾患で出血が止まりにくい症例や、他臓器の疾患との兼ね合いで、抜歯をするにあたり注意が必要な場合や、抜歯自体を見送るケースもあります。
当院では親知らずだけでなく、全身疾患がある方の抜歯も万全の態勢を整えて行っています。
口の粘膜(舌・頬・口蓋・口底・口唇・歯肉など)に、炎症や腫瘍、アレルギー症状などが出現する疾患をいいます。口腔内の粘膜は刺激を受けやすく、常在菌も多く存在しています。そのため症状が変化しやすいという特徴がありますが、「腫れ」、「えぐれ」、「変色部位」などを入念に診断し、適切な治療へとつなげています。
口腔腫瘍は、大きく良性腫瘍と悪性腫瘍に分けられます。良性腫瘍には顎骨という硬組織に生じる歯原性腫瘍(エナメル上皮腫、歯牙腫など)、軟組織に生じる非歯原性腫瘍(乳頭腫、線維腫、血管腫など)があります。一方、悪性腫瘍である口腔がんは発生部位によって分類されており、舌がんや、歯ぐきにできる歯肉がんが代表的です。
口腔がんの発生要因は数多くありますが、代表的なものは喫煙と飲酒、合わない入れ歯の使用などによる慢性刺激だと言われています。喫煙者の口腔がん発生率は非喫煙者の約7倍、死亡率は非喫煙者の約4倍といわれており、重度の飲酒もハイリスク因子と考えられています。不潔な口腔衛生状態やヒトパピローマウイルス(HPV)感染なども原因とされています。
口腔がんのできやすい場所は舌・歯茎・頬粘膜です。ご自宅での歯磨きの際にセルフチェックを行い、少しでも気になることがあれば、診察を受けることが大切です。
顎の関節と顎に関連する筋肉(咀嚼筋)の病気です。「顎が思い通りに動かずに、食べ物が噛みにくい」「顎を動かすとカックン、コッキンといった不快な音がする」「痛みで口が開かない」といった症状が認められますが、顎だけでなく、片頭痛や肩こり、腕や指のしびれ、鼻や耳にも不快感が生じることもあります。原因としては、ストレスを含む精神的な要因、筋肉の過緊張、噛み合わせの異常、夜間の歯ぎしりやくいしばり、頬杖(ほうずえ)などの癖、解剖学的な問題などが考えられています。
症状は多岐にわたり、軽度から重度まで個人差が大きいという特徴がありますが、重い症状の場合、放置すると進行して顎の機能が破壊されてしまうこともまれにあります。症状があればお早めの受診をお勧めします。
口まわりや口の中、顔面に負った外傷を顎顔面外傷といいます。歯の欠け・折れ・打撲・脱臼、口腔内粘膜の傷、顔の皮膚の傷、顎顔面骨の骨折などがあります。交通事故や転倒、打撲など原因は様々です。顎顔面外傷は機能面の問題もありますが、外見面でも問題になることがあります。負傷箇所にもよりますが、早期治療が大切なので、なるべく早めに受診しましょう。
上顎骨や下顎骨、あるいは両方の形や大きさ、位置異常によって、顔面の変形や咬合不全を起こしている状態をいいます。通常の矯正治療で対応できない顎変形症は、外科的矯正手術が検討されることがあります。治療は噛み合わせの改善に重点が置かれます。
口腔と顎に発生する先天性の形態異常として、日本では口唇裂(こうしんれつ)や口蓋裂(こうがいれつ)が最も多いとされています。このほかに顔の一部も裂けている斜顔裂(しゃがんれつ)や横顔裂(おうがんれつ)があり、また、舌にも異常がみられる場合があり、その程度は様々です。
治療は、出産直後から成人になるまで複数回、長期にわたります。口腔外科、矯正歯科、小児歯科、形成外科、耳鼻咽喉科、小児科などによる一連の総合治療が必要となります。
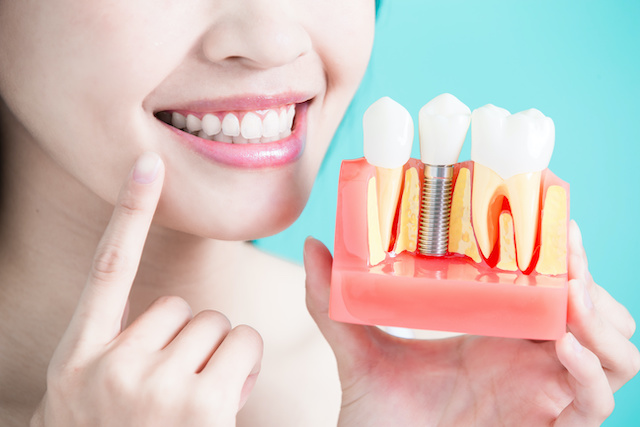
インプラント治療は、チタン製の人工歯根であるインプラント体を顎(あご)の骨に埋め込み、その土台の上に人工歯を形成することで、天然歯のような噛み心地と見た目を実現できます。部分入れ歯やブリッジとは異なり、健常な両隣の歯を削ることなく残存率も高い治療法です。
歯を失った際の治療は、入れ歯(義歯)やブリッジが一般的でしたが、近年、第3の治療法としてインプラントが普及しています。
インプラントは、硬いものを食べたときの違和感や痛みに悩まされることはありません。まずは、お気軽にご相談ください。
インプラント治療を行うには、いくつかの条件があります。まず、土台となる歯槽骨が健康であることです。顎骨が足りない場合は、骨を補う「骨造成」が必要になります。それには、骨移植法、骨再生誘導法、上顎洞底挙上法などがあります。神経との位置関係や歯周病の進行程度なども評価する必要があります。
また、インプラントは外科手術ですから、全身の健康状態が良好である必要があり、持病(心疾患、糖尿病など)がある場合、施術が難しいことがあります。顎が完全に成長していない成長発育中の子供も適していません。
術後、歯科での定期的なメンテナンスと毎日の丁寧なブラッシングも大切です。これらをきちんと行わないと、天然歯にとっての歯周病であるインプラント周囲炎を起こし、土台の骨が侵され支えられなくなり、最悪の場合、インプラントを撤去しなければならないこともあります。
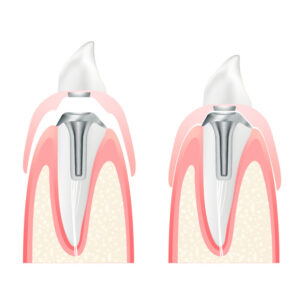
インプラントは基本的に3つのパーツからできています。土台となるのが歯槽骨に埋め込むインプラント体と呼ばれる人工歯根です。材質は主にチタンあるいはチタン合金で、様々な長さや太さがあり、骨量や埋める位置によって選択します。その上に上部構造と呼ばれる人工の歯をかぶせます。材質はレジン(プラスチック)、セラミック(陶器)、セラミックとレジンを混ぜ合わせたハイブリッドセラミック、金合金などがあり、強度や色調に違いがあります。人工歯根と上部構造の間にはアバットメントという部分があり、2つを連結するとともに人工歯根を守る役割を担います。材質はチタン、チタン合金、ジルコニアなどです。
歯が抜けてしまった部位に人工歯根を入れて、天然歯のような噛み合わせを回復します。部分入れ歯やブリッジのように周りの歯を削ることなく、単独で治療ができます。
天然歯のように噛む力を顎の骨が直接受け止めるため、周囲の残存歯への過剰な負担を防ぐことができます。
インプラントと顎骨が結合するため、入れ歯などの義歯では味わえない天然歯に近い噛みごたえが期待できます。留め具などもなく、ご自分の歯と同様の感覚が得られます。
歯ぐきから歯が生えている状態を再現できます。天然歯と区別がつきにくい自然な仕上がりです。
インプラントは利便性や快適性、さらには審美性を求める風潮が広まる中で、それらの要望に応えることができる補綴(ほてつ)治療といえます。
顎にインプラントを埋め込む外科手術で、骨と結合するまでの時間も要するため、治療期間が比較的長くかかります。
健康保険の適用外で自費診療になるため、治療費が高額になります。患者様にとって経済的負担の大きいインプラント治療ですが、医療費控除の対象になるため、確定申告を行えば負担を軽くすることができます。
糖尿病などの全身疾患をお持ちの方や、顎の骨の状態がよくない方は、治療に制限がかかる場合があります。事前にご相談ください。また、成長発育中の子供には適していません。インプラントは骨と結合するため、顎骨の発育に伴って骨の中に埋没したり、位置がずれたり、抜けてしまう可能性があるためです。
インプラントには、インプラント体とアバットメントが一体となったワンピースタイプと、インプラント体にアバットメントを連結するツーピースタイプがあります。形状はスクリュー(ネジ状)タイプとシリンダー(円筒形)タイプがありますが、スクリュータイプのほうが初期固定(インプラント体が骨によって固定されること)が得られやすいことや、噛む力を周囲の骨に分散できることから広く採用されています。
1
検査とカウンセリング
まずは、レントゲンや歯科用CTを使って、お口の中の状態を正確に把握することから始まります。CT検査では、お口の中のデータを3D化し、コンピュータ上で、埋入する部位の骨の状態(質、厚み、高さ)や神経の位置などを確認し、手術のシミュレーションを行います。この検査結果に基づいて最適な治療計画を立案します。内容はカウンセリングで詳しく説明致します。カウンセリングでは治療へのご希望やご不安なども伺いますので、遠慮なくお話しください。
2
術前クリーニング、術前投薬
インプラントを埋め込む前に、お口の中を清掃し、菌の数を減らしていきます。
また、あらかじめ抗菌薬を服用していただき、なるべく感染症のリスクを抑えた状態で手術に臨みます。
3
インプラント手術
術式は手術を1回だけ行う1回法と、2回に分けて行う2回法があります。手術ではもちろん麻酔を使います。
インプラント体を埋める部位の粘膜を切開し、骨を露出させて専用ドリルで穴を開けます。そこにインプラント体を埋入し、歯茎は閉じず、そのままヒーリングアバットメントを取り付けます。その後縫合しますが、ヒーリングアバットメントは歯茎から見える状態になっています。
この場合、再度歯茎を切開する手術の必要がなく、外科的な手術は1回で済みます。
インプラント体を埋め込む工程は1回法と同様ですが、インプラント体を埋め込んだ後、上部の穴にカバースクリューを装着し、切開部を縫合して1次手術は終了です。カバースクリューは歯茎の中に隠れた状態になります。
1次手術から数ヶ月経ったら(上顎は5ヶ月前後、下顎は3ヶ月前後が目安)2次手術を行います。2次手術は粘膜を切開し、カバースクリューを除去してヒーリングアバットメントを取り付けます。粘膜が治癒したら(2~3週間が目安)型取りの準備が整います。
4
人工歯の作成と装着
2次手術を終え、歯肉の状態が安定したら、型取りを行って被せ物を作製します。
インプラントを長持ちさせるには日常の手入れと定期検診(メンテナンス)が大切です。清掃は歯科衛生士が専用器具などを使用して行います。また、定期的にかみ合わせの確認やレントゲン撮影をしてインプラント体の周囲骨の吸収状態などを診査します。
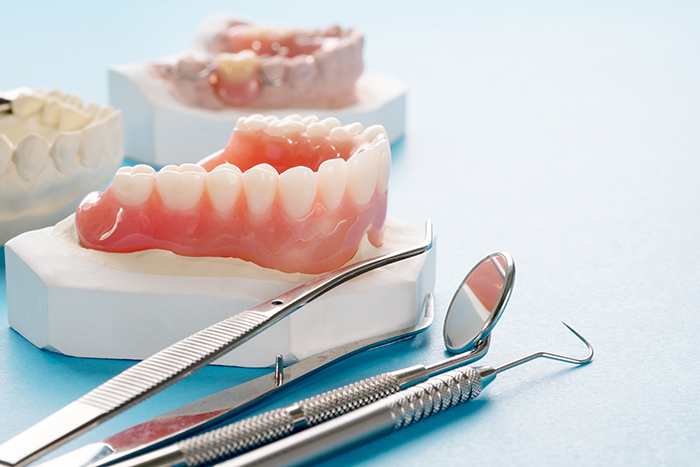
歯を失った場合の治療法には、ブリッジやインプラントなどのほかに「入れ歯治療」があります。入れ歯には総入れ歯や部分入れ歯など様々な種類があり、材質や構造も多様で、患者様一人一人のご希望やライフスタイルに合わせて製作することができます。
入れ歯は「食事を味わう」・「噛む」・「話す」・「笑う」などの行動を支える体の一部となります。健やかな毎日を送るためには、お口の中の状態に合う入れ歯を使用することがとても大切です。
現在入れ歯を検討されている方や、入れ歯をすでに使用されているが不具合のある方など、しっかりと内容を確認させていただき、一人一人に合わせた入れ歯をご提案致します。
入れ歯にお悩みがある方も、お気軽にご相談ください。
入れ歯は保険診療の範囲内で製作できるものと自費診療によるものがあります。
保険診療の入れ歯は、保険適用内で決められた素材や製作工程で製作するため、費用を安く抑えることができるというメリットがあります。
「より安価に製作したい」というご希望であれば、保険診療での入れ歯をおすすめします。しかし、審美性や機能性をより求めるのであれば、自費診療の入れ歯をお勧めします。
歯を失ってしまったが、他のご自身の歯が残っている場合に適応される入れ歯です。人工歯、床(入れ歯の歯ぐきの部分)、クラスプ(金属製の留め具)、バー(床と床をつなぐ金属のプレート)などから構成されています。
ご自身のすべての歯を失った場合に適応される入れ歯です。人工歯と床(入れ歯の歯ぐきの部分)から構成されます。総入れ歯はクラスプ(金属の留め具、ばね)がないかわりに歯ぐきへの吸い付きの力、吸着力を利用して固定します(吸盤と同じ原理です)。
入れ歯はプラスチックでできており、ご自身の歯が残っている場合には「クラスプ】と呼ばれる金属のバネを残っている歯にかけます(入れ歯が簡単にはずれないようにするため)。
様々な入れ歯(デンチャー)がありますが、大きく分けて金属床義歯・ノンクラスプデンチャー(スマイルデンチャー)、コーヌステレスコープ義歯、インプラントオーバーデンチャー(IOD)が主流となっています。
使用する素材に制限はありません。部分入れ歯はクラスプの形状も自由度が高まるため、審美性および入れ歯の維持力を高められます。床を金属製にすることで、薄い設計が可能となり、装着時の違和感が少なくなります。また、食事の温度も感じやすくなります。入れ歯の機能性や審美性をより追求することが可能となります。
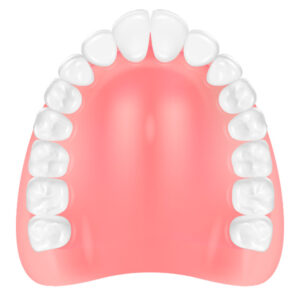
レジン床義歯
保険適用の義歯で、総入れ歯、部分入れ歯ともに対応でき、費用を抑えることができます。対応範囲が広く、ほとんどの症例に使用することができ、治療期間も短くすみます。
材質はプラスチックを使用します。修正や修理が容易にできる利点がありますが、耐久性が低く破折しやすい、外れやすい、温度感覚に乏しい、臭いや汚れがつきやすいという欠点もあります。
厚みがあり使用時に違和感が出たり、発音がしにくくなることがあります。
部分入れ歯では、金属のバネ(留め具、クラスプ)が目立ちます。
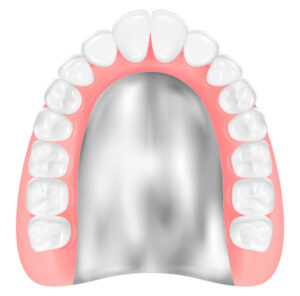
コバルトクロム床義歯
コバルトクロム合金で義歯床を作製するため、熱を伝えやすく、耐久性と舌感に優れています。自然に近い装着感が得られます。義歯素材の中で最も歴史と実績がある素材で、金属床の中では比較的安価ですが、金属アレルギーを起こす可能性があります。
チタン床義歯
チタンという金属で義歯床を作製するため、異物感が少なく温感に優れ、臭いがつきにくく、壊れにくいという特徴があります。生体親和性が高く金属アレルギーが出にくいという安全性も有しています。
ゴールド床義歯
貴金属にも使われているゴールドで義歯床を作製するため、長期間使用しても変色が少なく、溶け出すこともほとんどありません。非常に耐久性があり、金属アレルギーが少ないという特徴もあります。費用が比較的高価になります。

フィンデンチャー
柔らかいシリコン素材で吸盤のように顎に吸い付くため、外れにくく、しっかり噛めるという特徴があります。とても軽く、より違和感が少ないです。
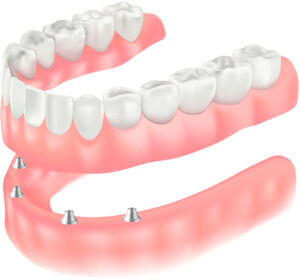
インプラントオーバーデンチャー
歯を失った所に、数本のインプラントを埋入し、その上にパーツを装着し、そこに入れ歯を取り付けて使用します。安定性が高まり、通常の入れ歯のような「噛みにくい・外れやすい・痛い」などの問題の解消が期待できます。ご自身で取り外しもできるため清掃がしやすいのも特徴です。
マグネットデンチャー
義歯と残っている歯を磁石の力で取り付けて装着するもので、磁力によりガタつきのない安定した入れ歯になります。
ノンクラスプデンチャー
一般的な部分入れ歯は、歯に金属のバネ(留め金)をかけて固定しますが、ノンクラスプデンチャーはそのバネが歯茎に近い色をしている入れ歯です。歯ぐきに近い半透明の素材で、バネが目立ちにくく見た目が自然です。樹脂製で軽く弾力性があり、装着時の違和感も少ないです。
コンフォート
入れ歯の歯ぐきの当たる部分を生体用シリコンで製作するため、噛みしめた際の歯ぐきにかかる負担を緩和し、吸着力の向上が期待できます。噛むときの痛みを軽減でき、食材をしっかり噛めるという特徴があります。
当院では保険診療や自費診療に関係なく、入れ歯の質を最大限まで高める努力を行っております。その上で重視しているのが“熟練した歯科技工士”との連携体制です。当院では実績の豊富な歯科技工所と提携し、入れ歯を始めとした技工物の製作を依頼しております。入れ歯にお困りや悩まれている方は是非一度ご相談ください。